La maternidad en 2025 se vive bajo una presión mediática y social sin precedentes. A menudo se espera que la llegada de un bebé sea una fuente inagotable de felicidad, pero la realidad biológica y emocional es mucho más compleja. Tras el parto, el cuerpo y la mente atraviesan una de las transiciones más profundas del ciclo vital humano.
Es fundamental comprender que sentir tristeza, irritabilidad o ansiedad en los días posteriores al nacimiento no es un fallo personal. Es, en la mayoría de los casos, una respuesta a cambios hormonales drásticos y al agotamiento físico. Sin embargo, saber trazar la línea entre un proceso adaptativo normal y una condición clínica es vital para la salud de la madre y el desarrollo del vínculo con el recién nacido.
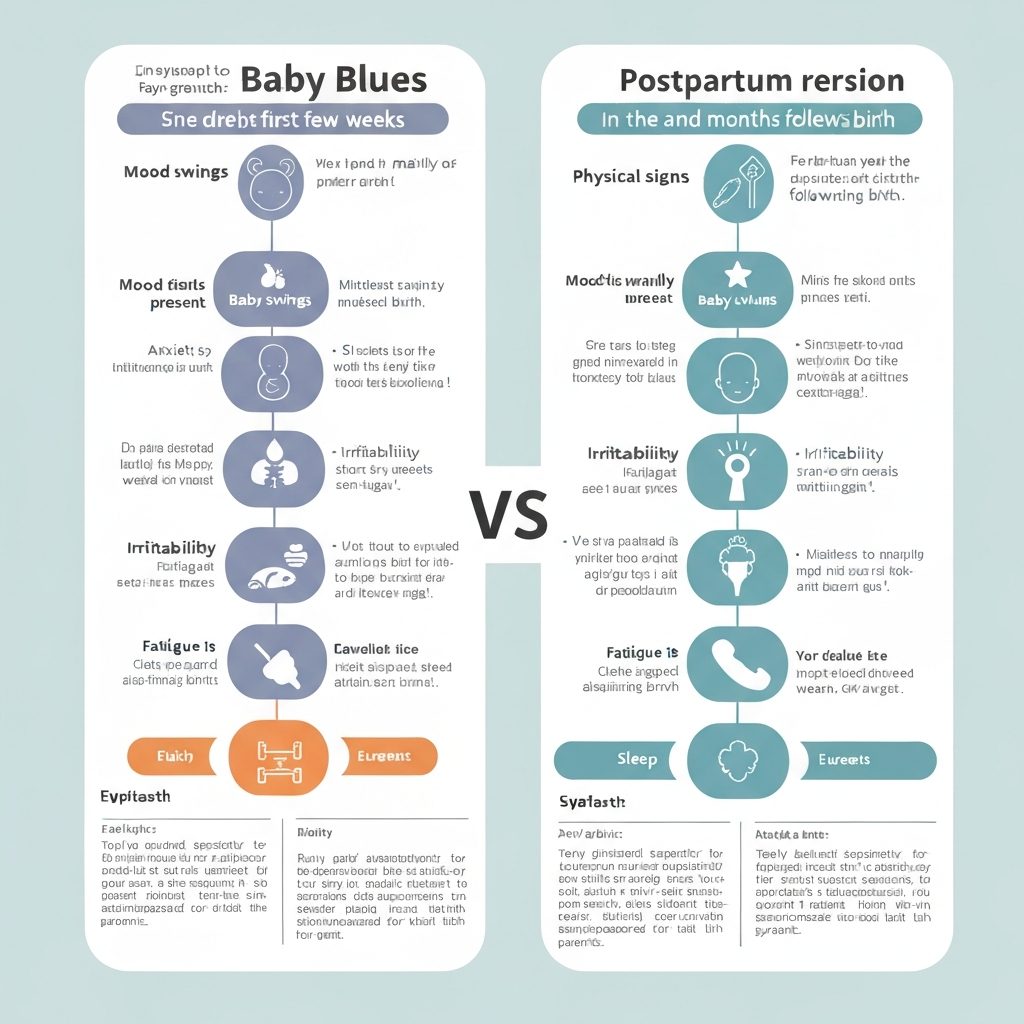
Baby Blues vs. Depresión Postparto: Las diferencias fundamentales
La distinción más importante entre ambos conceptos reside en la intensidad, la duración y el impacto en la vida diaria. Mientras que el Baby Blues se considera un fenómeno casi universal y esperado, la depresión postparto es una patología que requiere atención especializada.
El Baby Blues: Una respuesta fisiológica común
El Baby Blues, también conocido como tristeza posparto, afecta a un porcentaje de entre el 70% y el 80% de las mujeres tras dar a luz. No se trata de una enfermedad, sino de un estado de vulnerabilidad emocional transitorio.
- Inicio: Suele aparecer entre el segundo y tercer día después del parto.
- Duración: Es breve, durando desde unos pocos días hasta un máximo de dos semanas.
- Síntomas: Llanto repentino sin causa aparente, irritabilidad, ansiedad leve, cambios de humor y dificultades para conciliar el sueño a pesar del cansancio.
- Resolución: Los síntomas remiten espontáneamente a medida que los niveles hormonales se estabilizan y la madre se adapta a la nueva rutina.
Depresión Postparto: Cuando la tristeza se vuelve incapacitante
A diferencia del anterior, la depresión postparto es un trastorno del estado de ánimo que puede surgir en cualquier momento durante el primer año tras el nacimiento, aunque suele manifestarse en las primeras semanas.
- Intensidad: Los sentimientos de tristeza son profundos y persistentes.
- Duración: No desaparece por sí sola y los síntomas duran más de dos semanas, empeorando con el tiempo si no se tratan.
- Impacto: Dificulta la capacidad de la madre para cuidar de sí misma y de su hijo. Puede aparecer un sentimiento de desconexión con el bebé o miedo a quedarse a solas con él.
- Síntomas graves: Incluye fatiga extrema, sentimientos de culpa o inutilidad, pérdida de interés en actividades antes placenteras e incluso pensamientos intrusivos.
Por qué ocurren estos cambios: El factor biológico y social
Para entender estas diferencias, debemos mirar hacia el interior del organismo. Durante el embarazo, los niveles de estrógeno y progesterona son los más altos de la vida de una mujer. En las 24 horas posteriores al parto, estos niveles caen en picado, regresando bruscamente a su estado anterior. Esta fluctuación hormonal es similar a la que ocurre antes del ciclo menstrual, pero multiplicada de forma exponencial.
Además del componente químico, el entorno social juega un papel determinante. En la sociedad actual, el aislamiento de las familias nucleares y la falta de una «tribu» de apoyo aumentan el riesgo de que un Baby Blues derive en algo más serio. La falta de sueño crónica, común en los primeros meses, actúa como un potente disparador de síntomas depresivos, ya que el cerebro pierde su capacidad de regular las emociones de forma eficiente.
¿Cómo saber si lo que siento requiere ayuda profesional?
Es normal sentirse abrumada, pero hay ciertas «señales rojas» que no deben ignorarse. Si te encuentras en el periodo de postparto, evalúa la presencia de los siguientes indicadores:
- Persistencia: ¿Los síntomas de tristeza y llanto duran más de 15 días?
- Anhedonia: ¿Has perdido la capacidad de disfrutar de las cosas que antes te hacían feliz?
- Dificultad de vínculo: ¿Sientes que no puedes conectar emocionalmente con tu bebé o que él estaría mejor con otra persona?
- Alteraciones del sueño extremas: ¿Eres incapaz de dormir incluso cuando el bebé duerme debido a la ansiedad o pensamientos acelerados?
- Pensamientos intrusivos: ¿Tienes miedos recurrentes sobre daños accidentales o provocados al bebé o a ti misma?
Si respondes afirmativamente a varias de estas preguntas, es el momento de consultar con un profesional de la salud mental perinatal o con tu ginecólogo. Según fuentes de autoridad como la Organización Mundial de la Salud, la salud mental materna es una prioridad de salud pública debido a su impacto directo en el desarrollo infantil.
Estrategias de afrontamiento y camino hacia la recuperación
El tratamiento de la depresión postparto es altamente efectivo y puede incluir diversas aproximaciones dependiendo de la gravedad de cada caso. En 2025, las intervenciones son cada vez más personalizadas.
- Terapia Psicológica: La terapia cognitivo-conductual y la terapia interpersonal han demostrado ser extremadamente eficaces para ayudar a las madres a procesar el cambio de identidad y gestionar la ansiedad.
- Apoyo Farmacológico: En casos moderados a graves, el uso de medicación compatible con la lactancia puede ser necesario para estabilizar la neuroquímica cerebral. Instituciones como la Mayo Clinic subrayan que el beneficio de una madre sana suele superar los riesgos mínimos controlados de la medicación.
- Redes de Apoyo: Participar en grupos de apoyo de postparto permite normalizar la experiencia y reducir el sentimiento de soledad.
- Autocuidado Realista: No se trata de baños de espuma, sino de asegurar horas de sueño consecutivas, nutrición adecuada y momentos de desconexión de la carga de cuidados.
La recuperación no es lineal, pero con el apoyo adecuado, la gran mayoría de las mujeres recuperan su bienestar y logran disfrutar plenamente de su maternidad. Reconocer que existe un problema no es un signo de fracaso, sino el primer paso hacia la sanación para ti y para tu familia.»
Este articulo puede contener enlaces de afiliación
¿Pueden los padres o parejas sufrir también depresión postparto?
Sí, la depresión postparto no es exclusiva de quien da a luz. Cerca del 10% de los padres experimentan síntomas depresivos tras el nacimiento. Aunque en ellos no existe la misma caída hormonal drástica, factores como la privación de sueño, el estrés financiero y el cambio radical de identidad pueden desencadenarla. Es vital que ambos miembros de la pareja vigilen su bienestar emocional.
¿Cuál es la diferencia entre la depresión postparto y la psicosis postparto?
La psicosis postparto es una emergencia médica grave y poco frecuente (1 de cada 1,000 partos). A diferencia de la depresión, que se manifiesta con tristeza profunda o apatía, la psicosis incluye desorientación, alucinaciones, delirios o pensamientos de autolesión o daño al bebé. Ante cualquier pérdida de contacto con la realidad, es fundamental acudir inmediatamente a urgencias para recibir atención psiquiátrica especializada.
¿Es posible prevenir la depresión postparto durante el embarazo?
Aunque no siempre puede evitarse, el riesgo se reduce fortaleciendo la red de apoyo y gestionando expectativas reales sobre la crianza. Identificar factores de estrés previos y mantener una comunicación abierta con el médico son pasos clave. En mujeres con antecedentes de ansiedad o depresión, iniciar una terapia psicológica preventiva durante el tercer trimestre es una estrategia altamente efectiva para preparar la transición emocional.
Preguntas Frecuentes
Q: ¿Qué debo hacer si mis síntomas de tristeza no desaparecen después de las dos primeras semanas?
A: Es fundamental que consultes con un profesional de la salud, ya sea tu ginecólogo o un psicólogo especializado en salud mental perinatal. Superar la barrera de los quince días es un indicador clave de que podrías estar pasando de un proceso adaptativo normal a una depresión postparto que requiere intervención para no cronificarse.
Q: ¿Cómo puedo distinguir el cansancio extremo normal de la fatiga por depresión postparto?
A: La fatiga normal suele aliviarse cuando logras dormir unas horas, mientras que la fatiga depresiva es un agotamiento profundo y persistente que no mejora con el descanso. Además, si este cansancio se acompaña de una incapacidad para disfrutar del bebé o de sentimientos constantes de culpa, es una señal de alerta clara.
Q: ¿Es seguro tomar medicación para la depresión si estoy dando el pecho?
A: Sí, existen múltiples opciones farmacológicas que son seguras y totalmente compatibles con la lactancia materna. Un psiquiatra perinatal puede prescribir tratamientos con una transferencia mínima a la leche, priorizando siempre tu estabilidad emocional como base para el bienestar de tu hijo.